
El cáncer cervical o de cuello uterino representa uno de los principales problemas de salud en países latinoamericanos. En la Argentina, y especialmente en la región del nordeste, esta enfermedad es prevenible dado el modo en que evoluciona, y su asociación demostrada con un origen viral. De este modo su reconocimiento y el de las lesiones precursoras son absolutamente prioritarios para emprender cualquier tipo de acción de medicina preventiva.
Hace 20 años la Organización Mundial de la Salud (OMS) concluyó que ciertos tipos de virus papiloma humano (HPV) pueden producir cáncer en el ser humano (IARC, 1995). Quedó establecida la asociación existente, señalando a la infección persistente por algunos tipos HPV como condición necesaria para la generación del tumor (NIH, 1996).
Según datos de la OMS, cada año se detectan en el mundo 300 millones de casos nuevos de mujeres infectadas con HPV, constituyendo así la infección de transmisión sexual viral más prevalente. También se informan 500.000 casos nuevos de cánceres invasores de cérvix, de los cuales alrededor de la mitad mueren (el 80% aparecen en los países en desarrollo). Su incidencia varía entre 10 casos por 100.000 mujeres al año en los países industrializados, a más de 40 por 100.000 en países en desarrollo.
Argentina no produce de manera unificada información sistemática y continua sobre la incidencia de cáncer cervical (CC). Los registros públicos, en general, se considera que están subestimados y cubren porciones limitadas de la población de referencia. El CC es el segundo más diagnosticado en mujeres con edades comprendidas entre los 35-64 años; su incidencia se estima en 23.2 casos/100.000 mujeres y su tasa de mortalidad en 7.8 muertes/100.000 mujeres (Curado, 2008). Cada año se diagnostican alrededor de 5000 nuevos casos, y mueren por esta causa aproximadamente 1700 mujeres, siendo las provincias de Formosa, Chaco, Corrientes y Misiones las que muestran las mayores cifras de mortalidad (Arrossi, 2008).
El pico de incidencia se ubica entre la quinta y sexta década de vida y el grupo de 35-64 años concentra el 58% de las muertes por esta causa (Arrossi, 2008). La Argentina, dentro del contexto internacional, presenta tasas de incidencia y mortalidad por CC mayores a las registradas en países desarrollados, pero por debajo de las tasas de la mayoría de los países latinoamericanos. En este sentido, el cáncer cervical en la Argentina ocupa el segundo lugar en frecuencia después del cáncer de mama; sin embargo, en algunas provincias estas posiciones están invertidas.
Según Abriata y cols. (2013) en Corrientes la tasa de mortalidad por cáncer de cuello uterino es de 13,2/100.000 mujeres, superando ampliamente la tasa nacional, junto a Formosa (15,8/100.000), Chaco (13,4/100.000), y Misiones (14,3/100.000).
Además se ha determinado que existe una clara relación con la pobreza y condiciones socioculturales deficitarias (Instituto Nacional del Cáncer, Informe 2010).
El Laboratorio de Citología de la Facultad de Medicina – UNNE fue creado mediante un proyecto de la Cátedra II de Histología y Embriología, a los efectos de su participación en el Programa Provincial de Prevención y Detección Precoz de Cáncer Cérvicouterino que fuera puesto en vigencia por Resolución del Ministerio de Salud Pública de la Provincia de Corrientes N° 1185 en agosto del año 2010. La Facultad de Medicina se ha comprometido a través del Servicio de Medicina General, Familiar y Comunitaria, y la Residencia Médica que allí se desarrollaría el Programa (Zibelman y cols., 2013).
La información suministrada al Programa acerca de las muestras positivas: ASC-US (Células escamosas atípicas de significación indeterminada), ASC-H (Células escamosas atípicas en las que no se pueden ser excluir Lesiones intraepiteliales escamosas), SIL-BG (Lesiones intraepiteliales escamosas de bajo grado), SIL-AG (Lesiones intraepiteliales escamosas de alto grado), Ca (Cáncer) de manera inmediata, es utilizada para convocar a las pacientes portadoras y realizar otros estudios tales como biología molecular, colposcopía, biopsia, y tomar medidas terapéuticas y de control.
La detección precoz de lesiones precursoras del cáncer cervical uterino se lleva a cabo en el Laboratorio de Citología de la Facultad de Medicina en mujeres con edad entre 35 a 64 años, y en aquellas mayores de 64 años sin citologías realizadas en los últimos 15 años. También en mujeres con edades comprendidas entre 15 a 34 años que presentan factores de riesgo tales como el inicio precoz de relaciones sexuales, un elevado número de parejas sexuales, el consumo de tabaco, un bajo nivel socioeconómico, evidencia estado de desnutrición, con antecedentes de infección por HPV, con historia de uso de anticonceptivos orales, que padece inmunosupresión, o con historia familiar de cáncer cervical, entre otros.
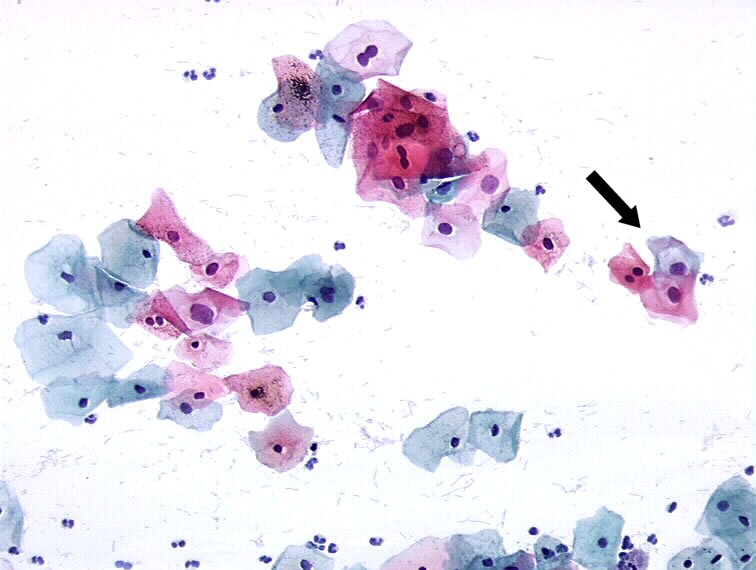
Actualmente, se aceptan más de 100 tipos de HPV que han sido identificados en base de la homología de su material genético. Entre éstos, un subgrupo de aproximadamente 40 prefieren alojarse en las mucosas y causan un espectro de patologías en el tracto anal y genital, tanto femenino como masculino. Ver Figura 1.
Las variantes del virus pueden clasificarse de acuerdo a su potencial oncogénico, es decir, de asociarse con la aparición de CC en HPV de bajo riesgo, que se encuentran más comúnmente presentes en lesiones benignas y son los virus de tipo 6, 11, 42, 43 y 44. Por otro lado, están los HPV de alto riesgo que aparecen bajo la forma de infección persistente y pueden conducir al cáncer, estos son los virus de tipo 16, 18, 31, 33, 35, 45, 51, 52, 58 y 59. El principal estudio multicéntrico internacional realizado por la IARC-OMS demostró que el HPV-16 es el virus más prevalente en cáncer de cérvix a nivel mundial, en la mitad de los casos registrados, seguido de los genotipos 18, 31 y 45 respectivamente. En las dos décadas pasadas se hicieron enormes progresos en el desarrollo de vacunas contra HPV que culminaron en la aprobación de la primera generación de las mismas (IARC, 1995).
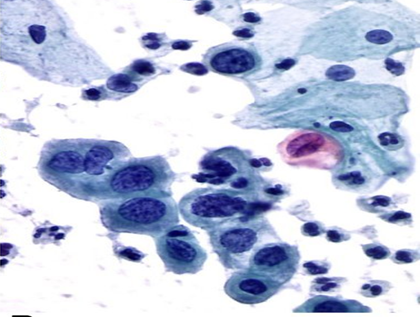
Figura 1. Células atípicas de carcinoma cérvicouterino: macrocariosis, hipercromasia, pérdida de la relación núcleo/citoplasma.
Con la finalidad de reducir la mortalidad por cáncer de cuello uterino, se propuso realizar acciones de prevención del carcinoma invasor a través de la detección, diagnóstico y tratamiento temprano de la enfermedad en sus etapas pre-invasivas mediante citología. El método que se empleó para el estudio de detección de células de morfología anormal en las lesiones fue el de Papanicolaou original, y el método de clasificación diagnóstica fue el Sistema Bethesda 2001.
Las muestras fueron extraídas en diez Centros de Atención Primaria (CAPS) de la ciudad de Corrientes por médicos residentes del Servicio de Medicina General, Familiar y Comunitaria. De este modo las muestras en condiciones de fijación adecuada y acompañadas de una ficha de identificación con los datos familiares y antecedentes gineco-obstétricos completos, fueron derivadas al Laboratorio de Citología procedentes de dicho Servicio (Zibelman y cols., 2013).
El material de estudio consistió en células obtenidas del ectocérvix y fondo de saco vaginal por medio de espátula de Ayre y del canal endocervical por medio de cepillo, tratados con fijador de células alcohólico, para examen citológico mediante observación microscópica utilizando la técnica mencionada previamente.
En todos los casos se le explicó a cada paciente las características, objetivos y riesgos implicados en este estudio, después de lo cual, si aceptaban los términos del mismo, se las invitó a firmar al pie del consentimiento informado correspondiente.
Se partió de la premisa que el diagnóstico precoz permitiría garantizar el tratamiento adecuado y mejorar la calidad de vida en las mujeres susceptibles de padecer cáncer avanzado del cuello uterino (Zibelman y cols., 2012).
Hallazgos de los estudios
ESTUDIO DE LESIONES PRECURSORAS
Las muestras procesadas mediante citología fueron 3312 entre diciembre de 2010 y octubre del 2013 (Zibelman y cols., 2013). Los resultados de las primeras 2000 muestras se pueden apreciar en la Tabla 1.
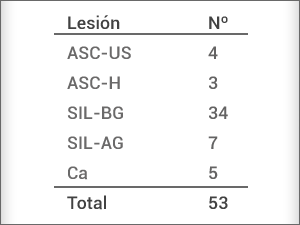
Tabla 1. Lesiones precursoras y cáncer cérvicouterino registrados en 2000 muestras citológicas de CAPS de Corrientes.
La distribución de las lesiones en términos porcentuales se expresa en la Figura 2.

Figura 2. Distribución porcentual de lesiones precursoras
y cáncer cérvicouterino registrados en 2000 muestras
citológicas de CAPS de Corrientes.
Las lesiones de bajo grado evidencian ser las más frecuentes en el grupo de mujeres estudiadas.
La contribución del Laboratorio de Citología con el Programa Provincial de Prevención y Detección Precoz de Cáncer Cérvicouterino, que da cobertura a poblaciones femeninas vulnerables, es un aporte del sector universitario a la prevención y detección de esta patología en el seno de nuestra comunidad (Zibelman y cols., 2013).
ESTUDIO DE AGENTES PATÓGENOS PRESENTES EN EL TRACTO VAGINAL
El screening citológico realizado en el curso de programas de detección y prevención de patologías cérvico-vaginales neoplásicas permite reconocer el ecosistema presente en las mujeres de grupos sociales vulnerables. Siendo la vaginitis una de las patologías más frecuentes en la consulta médica ginecológica, en la mayoría de los casos se presenta con síntomas simples o es asintomática, por lo cual su detección en estas circunstancias constituye un aporte a su mejor atención y tratamiento previniendo asimismo posibles complicaciones. Los agentes reconocibles en los extendidos citológicos son: cocos, bacilos, Gardnerellas, Tricomonas vaginales, Candidas spp (Acosta y cols., 2013).
Con el objetivo de conocer la flora existente y la prevalencia de los agentes patógenos presentes en el tracto vaginal de mujeres que asisten a Centros de Atención Primaria de la Salud de Corrientes se realizó un trabajo retrospectivo observacional dedicando una atención particular en los de etiología parasitaria.
Se revisó el archivo de diagnósticos del Laboratorio de Citología de la Facultad de Medicina-UNNE, seleccionando las 2000 primeras entradas. Se registraron datos de edad, estado hormonal y la flora presente en los extendidos cérvico-vaginales. La técnica de coloración empleada fue la de Papanicolaou. Se creó una base de datos que contemplaba estas variables y se procedió al análisis estadístico.
Del análisis de los datos se observó que Lactobacilos estuvo presente en 624 (21,66%), Leptotrix en 8 (0,27%), Gardnerellas en 454 (15,76%), cocos en 638 (22,15%), bacilos en 1013 (35,17%), Candidas en 94 (3,26%), y Tricomonas vaginales en 49 (1,7%) muestras. Se evidenció gran número de asociaciones siendo las más frecuentes Gardnerellas y cocos, Lactobacilos y bacilos, cocos y Tricomonas, bacilos y Candidas, observación no cuantificada en este trabajo.
Relacionando presencia de Tricomonas y edad, se encontró que 10 (20,4%) eran menores de 20 años, 11 (22,44%) tenían entre 21 y 30 años, 10 (20,4%) entre 31 y 40 años, 7 (14,28%) entre 41 y 50 años, 9 (18,36%) entre 51 y 60 años y 1 (2,04%) más de 60 años.
De los resultados obtenidos se puede inferir la sensibilidad del método citológico de screening para efectuar un diagnóstico basado en las características morfológicas de la flora vaginal y realizar un análisis de prevalencia de los diferentes agentes etiopatogénicos que son responsables de patologías infecciosas del tracto genital femenino, a menudo asintomáticas, que constituyen cofactores vinculados a patologías preneoplásicas y neoplásicas cérvicouterinas en poblaciones vulnerables. Si bien se registraron lesiones atribuibles a etiología viral (HPV) no se consignan debido a que su diagnóstico se realiza en base a efectos citopáticos del agente.
Asimismo, del análisis centrado en la etiología tricomoniásica se puede observar que la distribución en los distintos grupos etarios es homogénea en esta población a diferencia de lo descrito en la literatura (Acosta y cols., 2013).
El método de la pesquisa en masa ha demostrado un impacto significativo sobre la morbimortalidad a un bajo costo en cáncer cérvicouterino.
No obstante, no se ha alcanzado aún un cribaje abarcativo que permita avizorar la reducción, de manera significativa, de las cifras de morbi-mortalidad referidas.
En base a los hallazgos del estudio se proponen las siguientes recomendaciones:
• Establecer estrategias colaborativas tendientes a ampliar la población de mujeres a ser incluidas en el estudio
• Intensificar las campañas de educación sanitaria a fin de lograr una mayor concientización de la comunidad respecto al cáncer cérvicouterino.
Zibelman Ofelia – Deluca Gerardo – Larroza Gerardo Omar – Maidana Roa Domingo Javier – Báez Farina Edith – Acosta Bruno – Maidana Roa Mariela Anahí
Acosta B.N., Benítez Giuggia A.L., Garda D.G., Báez K.E., Zibelman O.L. Flora vaginal en extendidos citológicos de mujeres estudiadas en Centros de Atención Primaria de la Salud de Corrientes Capital. VII Jornadas Científicas y Pedagógicas de la Facultad de Medicina, Corrientes, Argentina, 2013.
Arrossi S. Proyecto para el mejoramiento del Programa Nacional de Prevención de Cáncer de Cuello Uterino en Argentina. Informe final: Diagnóstico de situación del Programa Nacional y Programas Provinciales 1º ed. Rosario Salinas, ed., Buenos Aires: Organización Panamericana de la Salud, OPS. 2008. Disponible en: http://www.msal.gov.ar/cancer-cervico-uterino/pdf/pub64_ops.pdf.
Atlas Epidemiología del Cáncer en la Argentina. Bal de Kier Joffé E.D. y cols. Instituto Ángel H. Roffo. Universidad de Buenos Aires. 2007.
Abriata M.G., Roques L.F., Macías G., Loria D. Atlas de Mortalidad por Cáncer Argentina 2007-2011. Sistema de Vigilancia y Reporte (SIVER) Instituto Nacional del Cáncer, Ministerio de Salud, República Argentina, 2013. Obtenido el 14 de Junio de 2015 de http://www.msal.gov.ar/inc/images/stories/downloads/publicaciones/29-Atlas-de-mortalidadopt.pdf
Bermúdez-Humarán L.G., Langella P. Perspectives for the development of human papillomavirus vaccines and immunotherapy. Expert Rev Vaccines 2010 Ene; 9 (1): 35–44.
Bosch F.X., Burchell A.N., Schiffman M., Giuliano A.R., de Sanjose S., Bruni L., et al. Epidemiology and Natural History of Human Papillomavirus Infections and Type-Specific Implications in Cervical Neoplasia. Vaccine 2008; 26:K1–16.
Cervical Cancer. NHI Consens Statement 1996, April 1-3; 14 (1):1-38.
Curado MP, Voti L, Sortino-Rachou AM. Cancer registration data and quality indicators in low and middle income countries: their interpretation and potential use for the improvement of cancer care. Cancer Causes Control. 2008; 20 (5):751–6.
De Sanjose S, Quint WG, Alemany L, Geraets DT, Klaustermeier JE, Lloveras B, et al. Human papillomavirus genotype attribution in invasive cervical cancer: a retrospective cross-sectional worldwide study. Lancet Oncol. 2010 Nov; 11 (11):1048–56.
Informe Epidemiológico. Cáncer de Cuello Uterino en la Argentina. Viniegra, María y cols. Instituto Nacional del Cáncer. 2010.
International Agency for Research on Cancer (I.A.R.C). Working Group on the evaluation of carcinogenic risks to humans – Human Papilloma viruses.Lyon, 1995.I.A.R.C. Monographs 1995; 64: 277-282.
Picconi MA, Alonio LV, García Carranca A et al. Variantes moleculares de virus papiloma humano (HPV) tipos 16 y 18 en adenocarcinomas de cervix. Medicina 2000; 60: 889-894.
Programa Nacional de Estadísticas de Salud. Estadísticas vitales. Ministerio de Salud de la Nación 1992-2000; serie 5, Nros. 41-43.
Zibelman O.L., Larroza G.O., Deluca G.D., Báez K.E., Maidana Roa D.J., Urquijo C., Blanco N. Genotipificación Viral del HPV en lesiones cervicales de mujeres estudiadas en Centros de Atención Primaria de la Salud de Corrientes. Proyecto de Investigación acreditado por la Secretaría General de Ciencia y Técnica, Rectorado, UNNE, 2012.
Zibelman O.L., Maidana Roa D.J., Báez K.E., Larroza G.O., Acosta B.N. El Laboratorio de Citología de la Facultad de Medicina. Aportes a la Prevención del Cáncer Cérvico-uterino en Corrientes Cátedra II de Histología y Embriología, Facultad de Medicina, UNNE. Expo Salud, 2013.
Zibelman O.L., Larroza G.O., Deluca G.D., Báez K.E., Maidana Roa D.J., Blanco N., Urquijo C., Acosta B.N., Maidana Roa M.A., Ortiz M.M. Genotipificación Viral del HPV y aspectos epidemiológicos de Cervicopatías detectadas en Centros de Atención Primaria de la Salud de Corrientes. Proyecto de Investigación acreditado por la Secretaría General de Ciencia y Técnica, Rectorado, UNNE, 2015.